RETINA
¿Qué es la
retina?
Las enfermedades de la retina pueden tratarse de diversas formas: bien con tratamiento médico (como tratamientos oftalmológicos con láser, colirios o medicación oral) o con mediaciones que se aplican dentro del ojo (inyecciones intravítreas) o bien mediante cirugía a nivel ocular. La técnica quirúrgica empleada en la mayoría de los casos es la Vitrectomía o cirugía de retina.
La Vitrectomía es una técnica de microcirugía en la que extraemos el vítreo (gel que ocupa la parte más posterior gel globo) y nos permite abordar desde dentro del ojo toda la patología de retina que tenga nuestro paciente. Para ello se realizan tres vías de entrada de aproximadamente 0.5 mm en la pared del globo ocular o esclera. La primera es para la infusión continua del suero fisiológico, que mantiene el volumen y presión dentro del ojo. La segunda es para introducir una luz interna que nos permita una correcta visión del interior del ojo. Y la tercera es para introducir para el vitreotomo, instrumento que aspira y corta el vítreo, otros instrumentales como pinzas u otros dispositivos que nos ayuden a aplicar medicación u otras sustancias dentro del ojo.
Según la patología de la retina que vayamos a tratar, modificaremos la técnica quirúrgica y/o algunos de los instrumentos que necesitaremos, pero siempre con l base quirúrgica de una Vitrectomía.
Entre las patologías de la retina que requieren tratamiento quirúrgico las más frecuentes son:
- Desprendimiento de retina
- Membrana epirretiniana
- Agujero macular
- Retinopatía diabética
Cirugía del desprendimiento de retina
El desprendimiento de retina es la separación de la retina de la capa más posterior del ojo o coroides. Suele producirse de forma espontánea, pero también aparecer tras un traumatismo o secundario a otra patología retiniana como miopía magna.
La causa que lo provoca fundamentalmente es la tracción que el humor vítreo ejerce sobre una parte de la retina, desgarrándola, permitiendo el paso del fluido debajo de ella y separándola de la pared posterior.
Es un problema grave que debe resolverse con tratamiento quirúrgico y de forma urgente. La técnica más habitual es la Vitrectomía, aunque existen técnicas más conservadoras como la cirugía escleral, que también pueden solucionarlo. La cirugía escleral consiste en colocar un anillo de silicona alrededor del ojo, como si fuera un cinturón. En muchas ocasiones se combinan ambas técnicas.
El objetivo de la cirugía es volver a colocar la retina en su sitio y “pegarla” con láser. En la mayoría de los casos se inyecta un gas dentro del ojo que actúa como andamiaje para mantener la retina en su posición durante los primeros días hasta que se selle. Con el ojo llenos de gas, la visión no es buena, por lo que en este tipo de cirugía la recuperación de la visión es más lenta.
El objetivo de la cirugía escleral es aproximar las paredes de la retina y disminuir la tracción que el vítreo ejerce sobre ella, para disminuir la probabilidad de que la rompa.
Cirugía de la membrana epirretiniana
La membrana epirretiniana es un tejido traslúcido que crece sobre la superficie de la mácula (la parte central de la retina) y que la va arrugando de forma progresiva. Conforme va progresando la membrana van apareciendo pliegues en la retina, lo que provoca pérdida y distorsión de la visión. Esta patología es debida a la producción de unas células que se depositan en la superficie de la retina y van creciendo hasta formar una malla que contrae todo el tejido retiniano subyacente.
La cirugía empleada en esta patología retiniana también es la Vitrectomía. En primer lugar, se aspira el vítreo, posteriormente con un colorante teñimos esa membrana para poder visualizarla bien y por último con una pinza de microcirugía levantamos esa membrana, la separamos de la retina y finalmente retiramos. Al finalizar la cirugía se deja gas en el interior del ojo para que comprima suavemente el área macular y ayude a “aplanar” los pliegues que ha provocado la membrana.
Cirugía del agujero macular
El agujero macular es la ruptura de la parte central de la retina, la mácula, provocando un agujero y separando el tejido retiniano de la pared posterior. Existen dos tipos de agujeros maculares.
- Agujero macular idiopático: suele aparecer en personas en la quinta o sexta década de la vida. Es producido por la fricción y tracción que el vítreo provoca sobre la superficie de la retina, provocando una rotura en la parte central.
- Agujero macular miópico: aparece en paciente miopes altos debido a la elongación de la retina que sufre el ojo miope por ser un ojo de mayor tamaño. La tracción del vítreo también es causante de esta patología.
- Agujero macular traumático: a veces los agujeros maculares se presentan tras traumatismo oculares. En un porcentaje pequeño, estos agujeros pueden cerrase espontáneamente por lo que antes de indicar la cirugía es recomendable observar al paciente uno o dos meses.
La cirugía empleada en el agujero macular es la Vitrectomía. En primer lugar, se aspira el vítreo, posteriormente inyectamos un colorante para teñir la capa mas interna de la retina que retiramos con una pinza de microcirugía.
Al final de la cirugía se deja gas en el interior del ojo, posicionando al paciente boca abajo para que comprima el área macular y ayude a aproximar los bordes de la retina y a cerrar el agujero.
Cirugía de la renitopatía diabética
La retinopatía diabética es la afectación de la microcirculación retiniana secundaria a la diabetes mellitus. La glucemia elevada provoca una alteración de la pared de los vasos sanguíneos y esto produce un escape de líquido y aparición de hemorragias en el tejido retiniano. Existen diferentes estadios de la enfermedad y por tanto diferentes tratamientos según la gravedad. Se puede tratar con fotocoagulación láser, inyecciones intravítreas de medicación (dentro del ojo) y con cirugía.
La técnica quirúrgica empleada es la Vitrectomía. Consiste en la aspiración completa de vítreo y de restos de sangre y la posterior fotocoagulación de toda la retina periférica, manteniendo la retina central libre de láser ya que es la que nos permite la visión.
¿Cuándo debo ir al oftalmólogo?
Según la patología que presente el paciente parecerán diferentes síntomas. Es importante reconocerlos y acudir al oftalmólogo especialista en retina para su valoración y diagnóstico.
En caso de un desprendimiento de retina recomendamos ir al oftalmólogo si el paciente observa la aparición brusca de “moscas volantes”, destellos o flashes de luz. También puede manifestarse con la visión de una cortina que tapa alguna parte del campo de visión.
La membrana epirretiniana es de evolución lenta y provoca una pérdida de visión central progresiva con distorsión de la visión. Los pacientes refieren que ven las líneas torcidas o los renglones de los textos al leer.
El agujero macular también es de evolución lenta y provoca una pérdida de visión central, distorsión de la imagen e incluso la aparición de una mancha en la parte central de la visión (escotoma).
El paciente diabético debe de realizar un examen de fondo de ojo todos los años o revisiones más estrechas cuando la retinopatía diabética es moderada o grave. También es una enfermedad que progresa lentamente. Puede provocar pérdida de visión central, distorsión de la visión, manchas negras móviles e incluso pérdida de visión brusca.
En todos estos casos recomendamos acudir al oftalmólogo para revisar su fondo de ojo e iniciar el tratamiento más adecuado sin demora.
¿La operación de retina es definitiva?
En general los resultados de una cirugía de retina son buenos, siendo siempre consciente de las limitaciones que puede haber dependiendo del caso y del tipo de paciente. En ocasiones, un pequeño porcentaje de casos (5-10%) puede necesitar una segunda intervención quirúrgica.
¿Cuánto dura la operación de retina?
Se trata de una cirugía ambulatoria, es decir, no requiere ingreso. Es una intervención indolora cuya duración aproximada suele ser una hora.
Se realiza con anestesia local y sedación. La recuperación de la visión es más lenta por dos motivos. En primer lugar porque se suele inyectar un gas para mantener la retina en el postoperatorio que quita mucha visión al paciente.
Conforme el gas se va reabsorbiendo, el paciente va recuperando la visión. En segundo lugar, la retina es un tejido muy sensible y la recuperación de la visión habitualmente es muy lenta.
Postoperatorio y recuperación de la operación de retina
En el postoperatorio suele ser llevadero, aunque puede sufrir algunas molestias oculares y/ pinchazos. También puede ver luces parpadeantes, destellos y objetos distorsionados en las semanas siguientes a la operación.
Si se ha empleado gas, normalmente el paciente debe guardar reposo colocando la cabeza en una posición concreta (será el médico el que especifique la posición adecuada) durante 1-3 semanas aproximadamente.
Aunque el paciente pueda desarrollar su vida diaria de manera relativamente normal, debe estar menos activo que de costumbre para asegurar el reposo del ojo.
Debe ser el médico el que indique cuándo el paciente puede volver a realizar actividades más intensas como, por ejemplo, deporte.
Una vez pasadas unas 4-6 semanas, la visión comenzará a mejorar. Aun así, puede que pasen algunos meses hasta que la calidad de la visión no sufra más cambios.
La recuperación de la visión irá en relación con la gravedad del problema que tuviera la retina previamente.
Retinopatía diabética
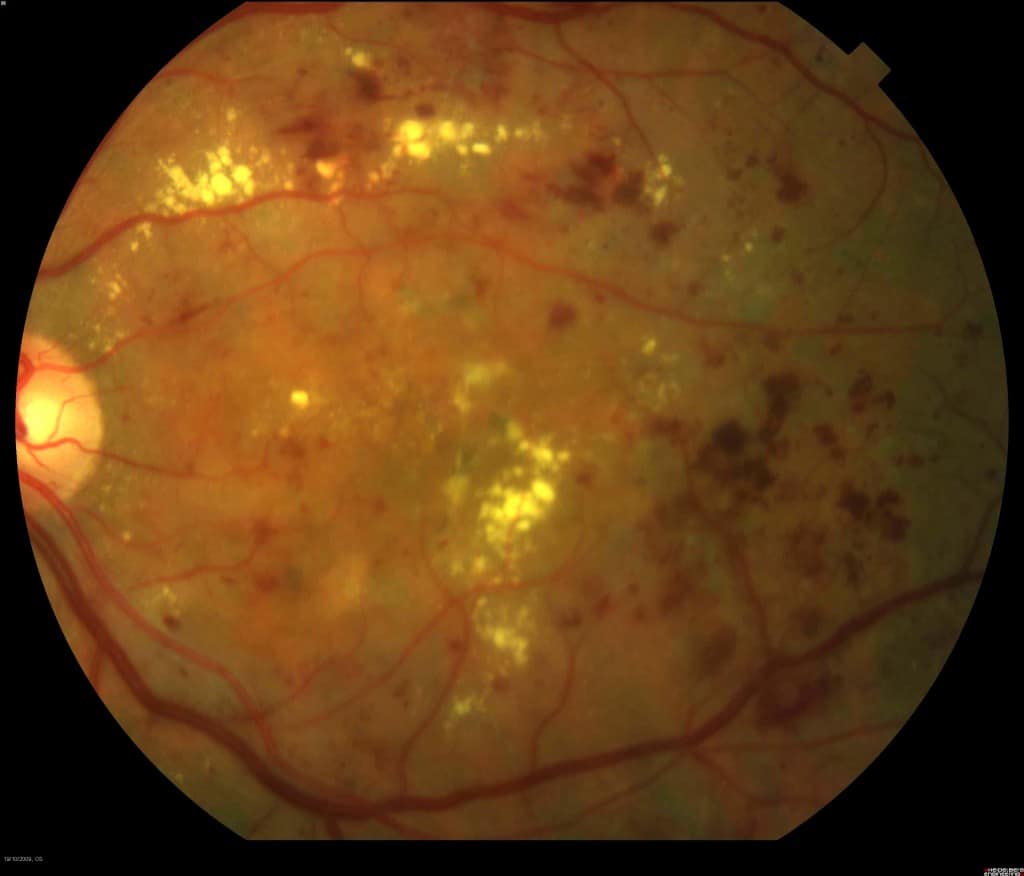
La retinopatía diabética es la afectación ocular en los pacientes diabéticos. Es una de las principales causas de ceguera en los países desarrollados.
La diabetes afecta a los pequeños vasos de la retina ocasionando pequeñas hemorragias, salida de liquido de los vasos (edema macular), falta de riego de la retina (isquemia) y crecimiento de vasos anómalos que pueden ocasionar grandes hemorragias. Se estima que en España hay más de un millón de personasafectadas por esta enfermedad.
El riesgo de desarrollar retinopatía diabética es mayor cuanto más tiempo de evolución lleve la diabetes, así como cuanto peor sea en control metabólico del paciente. Es importante que todo paciente diabético se revise el fondo de ojo anualmente, ya que esta enfermedad puede estar presente sin dar ningún síntoma visual.
Los síntomas son variables. En los casos de edema macular diabético abarcan desde visión borrosa o pérdida de visión progresiva, así como dificultad en la visión próxima. En los casos de mayor afectación, el paciente puede desarrollar una hemorragia intraocular, pudiendo llegar a perder la visión totalmente.
El tratamiento varía según el grado de afectación de la retina. Entre los tratamientos tenemos el láser, la inyecciones de antiangiogénicos, inyecciones de corticoides, y cirugía. Los últimos estudios sobre los tratamientos con inyecciones intraoculares de fármacos presentan unos resultados muy prometedores.
Otras enfermedades de la retina
Miopía magna
A diferencia de la miopía simple, la miopía magna es una enfermedad ocular producida por una elongación excesiva del ojo. Se considera miopía magna cuando el número de dioptrías es mayor de 6. La frecuencia de la miopía simple en España es del 20-30% según la edad. La miopía magna afecta al 2-3% de la población española, lo que supone que hay más de 900.000 afectados.
No se sabe la causa exacta de esta patología aunque comúnmente se la atribuye una predisposición genética. La miopía magna es una enfermedad progresiva que puede derivar en muchas complicaciones. Como tal la enfermedad no se puede prevenir pero con un buen seguimiento y un examen de fondo de ojo anual, si podemos prevenir las complicaciones.
Teniendo en cuenta que el ojo miope es un ojo más delicado, existen factores de riesgo que se tienen que considerar para preservar la mejor visión posible, entre ellos destacamos la presión intraocular, el tabaco y otros tóxicos y los deportes de contacto.
Trombosis Venosas
Es la obstrucción de los vasos venosos que extraen la sangre de la retina. Estas lesiones pueden estar relacionadas con patologías generales, requiriéndose estudios complementarios para determinar su causa y para plantear su tratamiento.
Muchos son los factores de riesgo que pueden provocar obstrucciones venosas en la retina, entre ellos destacamos la Hipertensión arterial, la hipertensión ocular y los estados de hipercoagulabilidad.
El tratamiento abarca desde la simple observación y tratamiento médico, hasta el tratamiento con láser, inyecciones intravítreas de diferentes fármacos y/o cirugía de retina, para solventar algunas de las posibles complicaciones que se pudieran presentar.
Los últimos estudios sobre los tratamientos con inyecciones intraoculares de fármacos presentan unos resultados muy prometedores.
Uveítis e inflamaciones vítreas
La Uveítis es la inflamación de una capa del ojo llamada ÚVEA.
Se describen tres tipos de uveítis según la localización: anterior o iritis, intermedia y posterior o coriorretinitis. Pueden ser distintas las causas. Desde infecciosas (virus, bacterias, parásitos), hasta relacionadas con enfermedades generales (enfermedades reumáticas, etc). Si bien en un porcentaje importante de casos no se encuentra la causa que lo produce, estos son los casos de Uveítis Idiopáticas. Los síntomas más frecuentes son disminución de visión o visión borrosa, ojo rojo y doloroso, y fotofobia (molestias con la luz).
Para su tratamiento se puede requerir desde medicación en colirios, inyecciones perioculares (alrededor del ojo) inyecciones dentro del ojo (intravítreas) o tratamiento por vía general.
En algunos casos más avanzados y complicados es necesario la cirugía intraocular.
Otros servicios de nuestra clínica
El cristalino es una lente natural del ojo, localizada detrás de la pupila, cuya función es enfocar las imágenes sobre la retina.
El trasplante de córnea es la cirugía en la que intercambiamos la córnea enferma de un paciente por otra córnea sana de un donante.
Enfermedad ocular en la cual se afecta fundamentalmente el nervio óptico, provocando una perdida del campo visual.
Es una enfermedad oftalmológica bastante común (especialmente en personas mayores) que afecta a la mácula ocular.
CLÍNICA PIÑERO
Aseguradoras
y mutuas